
생화학분자생물학회입니다.
간암 줄기세포의 생물학적 역할 및 암줄기능 표적 치료법 개발
작성자
관리자작성일자
2018-04-01조회수
526간암 줄기세포의 생물학적 역할 및 암줄기능 표적 치료법 개발

이윤한
계명대학교 의과대학 분자의학교실
yhlee87@kmu.ac.kr
1. 서론
2012년도 국립암센터 통계 자료에 의하면 한국인의 첫 번째 사망 원인은 악성종양이며, 이중 간암은 폐암 다음으로 발병률이 높은 암질환으로 분류되었다(연평균 신규 환자 17,000명 수준). 특히 초기 간암은 뚜렷한 증상을 나타내지 않아 대부분의 간암 환자들은 외과적 절개술로는 완치가 힘든 중기 또는 말기 단계에서 진단을 받게 된다. 또한 만성 간질환, 조기진단의 실패, 효과적 치료법의 부재로 인하여 간암 환자의 30-40%만이 완치가 가능한 단계에서 치료를 받기 시작한다. 간암의 고전적 치료법으로는 간 이식 또는 외과적 절개술을 들 수 있으나, 간암 조직을 제거하더라도 빈번한 재발 및 전이로 실제 간암 환자의 생존율은 매우 낮은 편이다(5년 이상 생존율 9% 이하). 수술이 불가능한 진행성 간암 환자에 처방하는 화학색전술 및 표준 항암제 전신투여는 항암제의 세포독성과 내성으로 인해 아직까지 그 치료 효과는 미미한 편이다. 따라서 말기 간암 환자들을 위한 보다 근본적이며 효율적인 전신치료법의 개발이 시급한 실정이며, 간암의 병인 기전 연구를 통한 분자암치료법(Molecular Cancer Therapy)의 제시가 그 대안 중 하나일 것으로 기대하고 있다.
실질적으로 암 환자의 90%는 1차암(Primary Tumor)이 아니라 암줄기능 활성화에 의한 전이, 치료 내성, 재발 등에 의해 발생한 2차암(Secondary Tumor)에 의해 사망한다. 예를 들어 간암 및 난소암 환자들은 초기 치료(외과적 절개, 방사선 조사, 항암제 처방 등)을 받더라도, 환자의 70% 이상이 2-5년 이내에 전이 및 재발암을 가지게 된다. 이러한 현상은 다양한 암종에 걸쳐 공통적으로 일어나는 시급한 현안이며, 주로 말기 암 환자들에 대해 단독 또는 병용 처방되는 기존 항암제들은 단순히 암세포의 성장을 억제하는 무표적 독성 약제이다.
Multiple-Tyrosine Kinase Inhibitor인 Nexabar(Sorafenib)이 말기 간암 치료를 위한 첫 번째 분자의약으로서 사용승인을 받았고, SHARP(Sorafenib HCC Assessment Randomized Protocol) Trial을 통해 간암 환자의 생존을 증가시킬 수 있음을 입증함으로써, 분자표적에 의한 간암 환자의 전신치료 가능성을 보여주었다. 현재 Nexabar는 말기 간암 환자를 치료하기 위한 표준 처치법으로 널리 활용되고 있다. 그러나 Nexabar의 경우 간암 환자의 생존기간 연장 측면에서도 뚜렷한 효과를 보여주지 못하고 있으며, 임상 적용 시 수족증후군, 설사, 구토, 현기증, 출혈 등의 다양한 부작용을 나타낸다. 특히 처방을 하더라도 수년 후 재발암이 발생하는데, 이는 암미세환경 내 다양한 종류의 세포들 중 암세포만을 공략할 수 있기 때문이다.
최근의 연구결과들에 의하여 종양형성과정에서 암미세환경(Tumor Microenvironment) 발달의 중요성이 대두되고 있으며 이중 특히 암의 발생, 전이 및 재발을 생물학적으로 매개하는 암줄기능의 형성 원리 및 관련 분자 경로의 규명 연구를 통하여 신규 분자 항암제를 개발하는 시도가 전 세계적으로 활발히 진행 중이다. 이에 본 고에서는 간암 줄기세포의 생물학적 기능 규명 및 이를 활용한 암줄기능 표적 치료법 개발에 관한 최신 동향을 소개한다.
2. 본론
(1) 간암 줄기세포의 생성 및 생물학적 역할
약 20년 전 Dick 등은 암줄기세포(Cancer Stem Cells, CSCs)가 존재함을 Nature지에 최초로 발표하였다. 이들은 CD34+/CD38- leukemic cancer cell을 NOD/SCID 마우스에 이식하면 종양을 형성할 수 있으며, 발생한 종양은 leukemic CSC donor와 병리학적 소견이 일치함을 보고하였다. 또한 NOD/SCID 마우스에서 일차적으로 형성한 종양 조직 내 세포들이 마우스 체내에서 CD34+/CD38- 세포와는 다른 다양한 형태의 세포들로 분화함을 증명하였다. 이후 다양한 연구그룹들에 의하여 혈액암뿐만 아니라 고형암의 일종인 유방암세포에서 암줄기세포를 최초로 분리하는데 성공하였으며, 이어서 Brain, Lung, Liver, Colon, Prostate, Pancreas Tumor에서도 암줄기세포를 분리해 내었다. 일련의 암줄기세포 마커 발굴 및 기능 연구들을 통하여, 암줄기세포는 Asymmetric Division을 통한 자가증식(Self-Renewal) 능력을 가질 뿐만 아니라 다양한 형태의 세포로 분화할 수 있는 Multi-Differentiation 특성도 가짐을 증명하였다. 전체적으로 암줄기세포가 종양 형성 능력(Tumorigenicity) 이외에도 항암제 및 방사선 치료에 대한 저항성(Chemo-Resistance 및 Radio-Resistance)를 매개하며 다른 조직으로의 침윤, 전이, 재발에 주요하게 작용함을 발견하였다.
간암은 다른 암과는 달리 발병 원인 및 기작이 매우 다양하여 Genotype 및 Phenotype 측면에서 환자 간의 이질성(Heterogeneity)이 매우 높은 편이다. 상대적으로 간암 유병률이 높은 아시아 및 아프리카 지역의 경우, HBV/HCV 등 간염 바이러스의 만성적 감염, 주식인 곡류에 포함된 Aflatoxin의 장기 섭취, 과음 등이 주요 병인 인자로 작용한다. 이들 인자들을 포함하여 미국 및 서유럽 국가들에서는 비만, 제2형 당뇨병 및 비알콜성 지방간들도 새로운 인자로서 작용함이 밝혀지고 있으며, 해당 지역에서의 발병률 및 치사율도 점점 높아지고 있는 추세이다. 상기 병인 인자들에 노출된 정상 간조직에서는 이를 극복하기 위한 염증 반응/간세포 재생이 수십 년에 걸쳐 반복해서 일어나게 되는데, 이 과정에서 Liver Stem Cell/Progenitor Cell 내에서는 Genetic/Epigenetic Change가 꾸준히 집적되며 간 미세환경 전체의 변화도 동시에 진행된다 (그림 1).
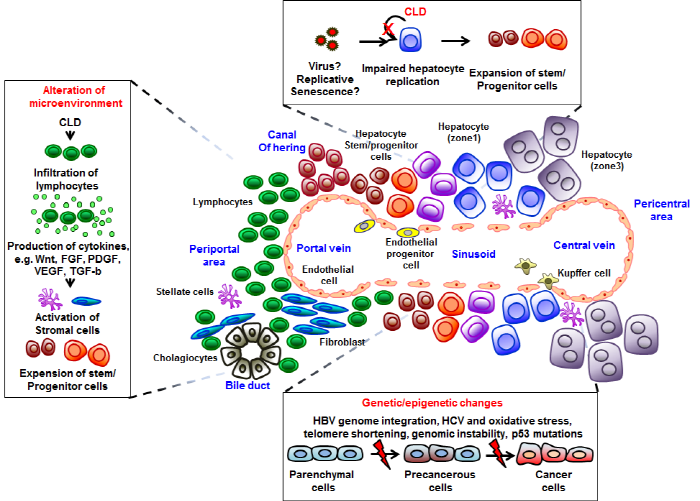
그림 1. 간 염증/간 재생의 반복에 의한 간암 줄기세포의 생성 원리
Journal of Clinical Investigation 123:1911-1918 (2013).
본래 Hepatocyte는 무한 증식/재생 능력을 가지나 만성 간 질환 환경에 노출되면 노화가 진행되어 그 증식 능력이 약화된다. 보다 상세히 설명하면 Hering Canal에서 Liver Stem Cell/Progenitor Cell의 증식을 유도하는 이른바 "Ductular Reaction"이 일어나며, 이때 Liver Stem Cell/Progenitor Cell들은 Hepatocyte와 Cholangiocyte로 분화한다. Liver Stem Cell/Progenitor Cell들의 이동, 증식 및 분화는 Stem Cell Niche와의 상호작용을 통하여 조절되며 이때 간 전체의 미세환경이 급변한다. 즉, 면역세포가 간 조직으로 침윤하며, 동시에 Stellate Cell의 활성화, Hepatic Progenitor Cell 및 Endothelial Progenitor Cell의 증식이 활발하게 일어난다. 침윤한 면역세포는 염증반응 관련 Free Radical, Cytokine, Chemokine 등을 분비함으로써 정상 간세포의 DNA 손상, 이동, 증식을 유도하기도 한다. Stellate Cell은 침윤 면역세포, Kupffer 세포 및 손상된 간세포가 분비하는 TGF-β에 의해 활성화되며 간의 섬유화(Fibrogenesis)를 유도한다. 섬유화를 매개하는 활성화된 Myofibroblast는 세포증식 조절을 위하여 Wnt, FGF, PDGF 등의 성장인자들을 분비하며, Portal Vein의 내피세포 및 Sinisoid 내피세포는 VEGF와 VEGFR의 상호작용을 통하여 혈관을 생성한다.
간 미세환경 속에서 다양한 세포생리학적 변화들이 일어날 때 외부인자들은 정상 간 영역의 Stromal Cell을 반복적으로 자극함으로써 장기간 Genetic 및 Epigenetic Modification을 유발하며, 궁극적으로 암줄기세포라는 새로운 Phenotype을 생성하는 것이다.
(2) 간암 줄기세포(Liver CSCs)를 이용한 간암 진단
최근 암줄기세포의 기능 연구를 통하여 그 특징을 유지하는데 필수적인 신호전달 체계 및 조절 기전들이 밝혀지고 있다. 특히, 간암 줄기세포의 분리를 위하여 CD133, EpCAM, CD44, CD13, CD24, OV6, GEP, DLK-1 등의 CSC marker들을 사용할 수 있음을 규명하였으며 (그림 2), 이들을 간암 환자의 진단, 예후 예측 및 표적치료법 개발에 응용하기 위한 연구들이 시도되고 있다.
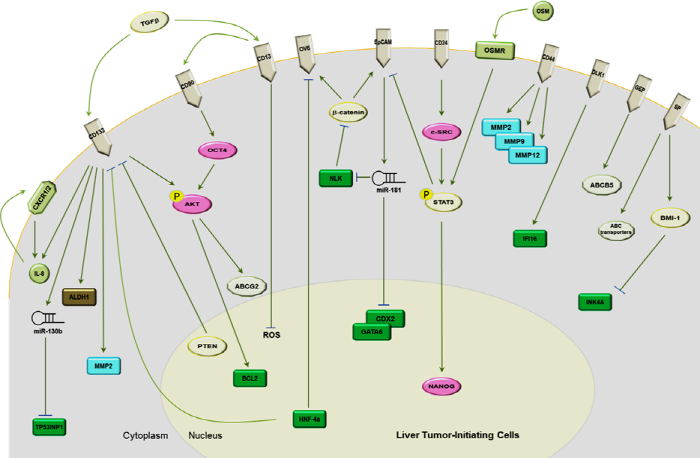
그림 2. 간암줄기세포 바이오마커의 동정 및 관련 신호전달 체계들
최근 Yang 등은 Liver CSCs Marker를 이용하면 간암을 진단할 수 있음을 증명하는 연구결과를 발표하였다. 이들은 정상인 19명/간경변 환자 19명으로 구성한 대조군과는 달리, 34명의 간암 환자 중 31명 환자들로부터 특이적으로 전신 순환하는 CD45-/CD90+ 세포들을 차별적으로 분리해 내는데 성공하였다. 이 세포들을 순환성 암줄기세포 (Circulating Cancer Stem Cell)로 규정하였다. 또한 Wang 등은 EpCAM과 AFP 발현 양상을 기준으로 4개의 Subgroup으로 간암 환자들을 분류하였으며, 이들 그룹 간의 차별적 유전자 발현 양상을 조사하였다. 특히 EpCAM+/AFP+ 그룹의 경우 기존 표준 항암제 처방에는 내성을 가지나, Anti-Wnt/β-Catenin 분자치료제에 대해서는 높은 치료 효과를 가짐을 증명하였다. 이러한 결과들은 Liver CSC Marker의 발현 양상에 따라 효율적 분자치료법을 제시할 수 있음을 반증해 주는 것이다.
한편, 암줄기세포의 존재 유무가 환자의 생존율과도 밀접한 상관관계를 가짐을 검증하였다. 예를 들면 CD133 및 CD90의 발현 수준이 높을 경우, 보다 높은 재발률 및 낮은 생존율을 가져 환자의 예후에 악영향을 미침이 보고되었다. Single Biomarker의 측정으로 매우 이질적인 간암 환자들을 전반적으로 포용하기에는 아직 한계점을 가지나, 보다 특이적인 CSCs marker를 꾸준히 개발하여 기존의 간암 진단법들과 병용한다면 보다 높은 특이성과 재현성을 제공할 수 있을 것으로 전망한다.
(3) 간암 줄기세포 표적 치료법 개발 동향
상술한 다양한 연구들을 근간으로 간암 줄기세포를 표적하는 다양한 치료법들이 개발되고 있다 (그림 3).
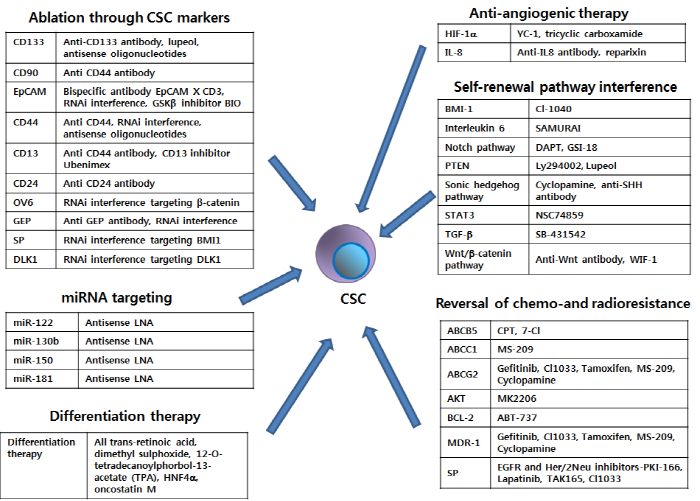
그림 3. 간암 줄기능 표적 치료법 개발 전략
Cancer Letters 338:101-109 (2013)
① Liver CSC Marker를 표적하는 분자 치료법(Cancer Stemness 소멸)
CD133+ 간암 줄기세포는 AKT/PKB, Bcl-2 그리고 MAPK/PI3K 분자 경로들의 활성화를 통하여 항암제 및 방사선 치료에 대한 내성을 나타내며, MAPK와 IL-8 경로들의 활성화를 통하여 암 혈관 생성 및 전이를 촉진함이 밝혀졌다. 본 저자는 관련 연구를 통하여, 암미세환경 유도 면역세포가 분비한 IL-6는 STAT3를 활성화하고, 이어 STAT3는 HIF1α 및 NF-κB와의 상호작용을 통하여 간암줄기세포 마커 CD133의 발현을 증가함으로써 악성 간암이 발생함을 최초로 규명하였다 (그림 4). 이어 CD133 siRNA를 투여함으로써 간암의 성장 및 전이를 억제할 수 있음을 증명하였다. 한편, CD44 Marker는 간암을 포함하여 다양한 암종들에서 과발현하며, CD133+/CD44+ 세포들의 경우 CD133+/ CD44- 및 CD133-/CD44+ 세포들에 비하여 보다 높은 자가증식 및 종양 생성 능력을 가질 뿐만 아니라 항암제 내성도 촉발한다. 분자 수준에서는 Matrix Metalloproteinase(MMP2, MMP9, MMP12)와 Chemokine(CXCL1, CCR5, CCL4)의 발현 증가를 통하여 종양의 전이도 촉진한다. 이에 CD44를 표적하는 Neutralizing Antibody 및 siRNA 분자를 처리한 결과, 종양 발달 및 전이가 효율적으로 억제되고 항암제 내성 또한 감소됨을 확인하였다. 한편, 그 분자기전은 아직 밝혀지지 않았으나, CD44는 CD90 Marker와 동시에 과발현하는 특징을 가진다. 이에 순환성 암줄기세포를 표적 치료하기 위하여 CD44 Neutralizing Antibody를 처리한 결과, CD90+ 암줄기세포의 종양 발생 및 암 전이 정도가 크게 감소함을 동물실험을 통하여 검증하였다.
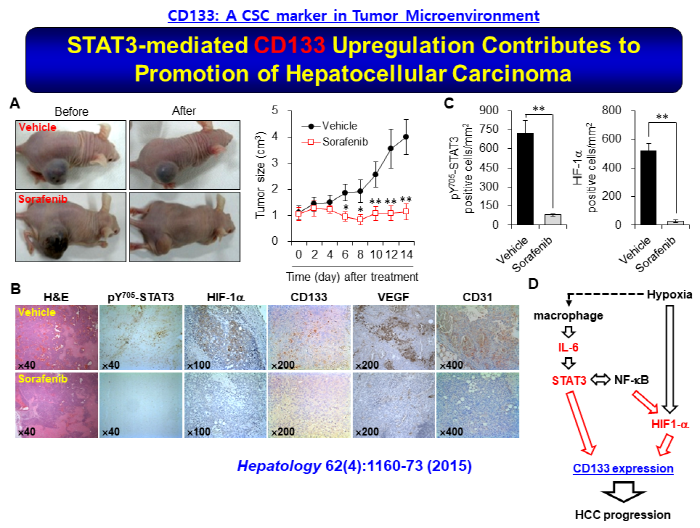
그림 4. 암줄기세포 마커 CD133의 발현 증가로 인한 간암 발생 기전
② 자가증식 관련 분자 경로를 표적하는 치료법
암줄기세포의 자가증식 특성은 세포의 증식 및 유지에 중요한 요소이며, 분자 수준에서는 Wnt/β-Catenin, BMI1, TGF-β, Notch, Sonic Hedgehog, STAT3, PTEN 신호전달 등이 관여한다. 분자 경로들의 조절에 이상이 발생한 경우 일반적으로 CSC marker도 과발현하므로, 이들은 암줄기세포의 공격을 위한 유망 표적이 될 수 있다. 예를 들면 암세포의 성장은 물론 정상 줄기세포의 분화에도 중요한 역할을 담당하는 Wnt/β-Catenin 경로의 경우, CD133+/EpCAM+/ CD24+형 암줄기세포에서 그 기능이 활성화되고 이 중 EpCAM은 β-Catenin의 전사를 직접적으로 조절하는 것으로 밝혀졌다. 이에 Wnt/β-Catenin 경로를 분자 표적한 결과, 암줄기세포의 자가증식 및 종양 형성 능력이 감소함을 관찰할 수 있었다. 한편, Sonic Hedgehog 경로도 간암 발생 과정에서 활성화된다. HBV 또는 HCV를 세포에 감염하면 Sonic Hedgehog 경로의 활성화를 통하여 간경화 및 간암이 발생할 수 있음도 발표되었다. 이에 GDC-0499 Inhibitor 처리를 통하여 Sonic Hedgehog 경로를 분자 표적한 결과, Progenitor Cell의 증식뿐만 아니라 간암의 성장도 억제할 수 있음을 검증하였다.
③ 간암 줄기세포의 분화 유도에 의한 치료법
간암 줄기세포의 분화 유도를 통하여 자가증식 능력을 상쇄하는 치료법들도 개발되고 있다. Oncostatin M(OSM)은 CD45+ Hematopoietic Cell이 분비하는 IL-6 관련 사이토카인으로서 STAT3 활성화를 통하여 Hepatoblast를 Hepatocyte로 분화한다. EpCAM+ 간암 줄기세포에 OSM을 처리함으로써 EpCAM, AFP, CK19 단백질들의 발현 감소를 통하여 Hepatocyte 분화 수준을 증강할 수 있음을 증명하였다. 한편, Hepatocyte Nuclear Factor 4(HNF4)는 간세포의 분화 및 간 기능 유지에 필수적인 전사인자이며 DEN 처리를 이용하는 간암 동물모델에 HNF4의 발현을 억제하는 경우 간세포의 EMT 현상이 증가함이 밝혀진 바 있다. 이에 간암 줄기세포에 Adenovirus를 이용하여 HNF4 유전자를 과발현해 본 결과, β-Catenin의 활성화에 의해 매개되는 EMT 현상이 효율적으로 억제되며, CD133+/OV6+형 암줄기세포 군집 또한 크게 감소함을 관찰할 수 있었다. 암줄기세포 분화 유도법은 암줄기세포의 군집 감소 이외에도 항암제에 대한 감수성도 증가시킨다는 연구결과들도 더불어 발표되고 있다.
④ 암줄기세포에 의한 항암제 및 방사선 내성 극복 치료법
기존의 세포독성 치료법은 세포분열이 빠른 암세포들을 표적하여 세포 독성을 유도하는 것이다. 그러나 이 치료법은 세포분열 측면에서 정지기에 있으나 자가증식 능력은 그대로 유지하여 장기간 생존할 수 있는 암줄기세포의 성장 억제에는 직접적인 영향을 미치지 못한다. 따라서 잔존하는 이들 암줄기세포에 의하여 항암제/방사선 치료 내성 및 종양의 전이 및 재발이 발생하는 것이다. 최근 Ma 등은 Mouse Xenograft Model에 CD133+ 세포와 CD133- 세포를 각각 주입한 후 Doxorubicin 및 5-FU 항암제에 대한 감수성을 비교 조사한 결과, CD133+ 세포들이 보다 강하게 항암제 내성을 표출함을 발표하였다. 항암제 내성이 발생하는 과정에서 Phospho-AKT, Phospho-Bad, Bcl-2 등 Survival Protein들의 발현이 증가함을 관찰하였기에 반대로 AKT1 억제제를 처리함으로써 항암제 내성을 극복할 수 있음을 증명하였다. 또한 항암제 내성을 가지는 CD133+ 세포 내에서는 대사기능에 관여하는 ALDH1 단백질의 발현도 동시에 증가함도 관찰하였다. 한편, Wang 등은 항암제 내성 간암 세포군에서 CSC Marker CD90와 OCT4의 발현이 상대적으로 증가하며, OCT4는 TCL1, AKT, ABCG2 유전자들의 발현 조절을 통하여 항암제 내성을 유도함을 발표하였다. 이러한 분자 변화는 자가증식 능력의 증대 및 종양의 발생과 밀접한 상관관계를 가짐도 증명하였다.
⑤ Angiogenesis 억제를 통한 암줄기세포 치료법
종양의 발달은 혈관 생성을 수반하며, 최근의 연구결과들은 암줄기세포의 기능이 혈관의 신생과도 생물학적 상관성을 가짐을 보고하고 있다. 예를 들면 CD133+와 CD133- 세포들의 유전자 발현 형태를 비교한 결과, CD133+ 세포에서 IL-8의 과발현이 특이적으로 일어나며, 이러한 분자 변화가 종양의 성장 및 자가증식 능력의 증가뿐만 아니라 혈관 신생도 촉진함을 Tube Formation Assay를 통하여 검증하였다. 따라서 Cytokine IL-8의 분자표적도 암줄기세포를 공략할 수 있는 새로운 유망 경로로서 부각되고 있다.
⑥ miRNA 발현 조절을 통한 암줄기세포 치료법
Wang 등은 microRNA가 간암 줄기세포의 자가증식 및 분화를 조절함을 최초로 밝혔다. 즉, EpCAM+/AFP+형 간암 줄기세포에서 miR-181이 과발현함을 관찰하였고, miR-181의 발현이 낮은 간암 세포주에 miR-181을 과발현하면 Spheroid Formation 능력이 증가함을 발견하였다. Target Scan 및 PicTar 분석을 통하여 miR-181은 CDX2, GATA6, NLK 유전자들의 발현을 조절하며, Wnt/β-Catenin 경로의 활성화를 통하여 간암 줄기세포의 자가증식 및 분화를 조절함을 밝혔다. 한편, Ma 등은 miRNA Profiling을 통하여 CD133+ 간암 줄기세포에서 miR-130b의 발현이 크게 증가하며, miR-130b를 간암 세포주에 발현하면 세포 성장, 자가증식 능력 및 항암제 내성이 강화됨을 검증하였다. 이들은 또한 miR-130b가 Tumor Suppressor 기능을 가지는 TP53INP1 단백질의 발현을 억제함으로써 CD133+ 간암 줄기세포의 증식을 촉진함도 확인하였다. 따라서 간암 줄기세포 내에서 과발현하는 miR-181 및 miR-130b의 발현을 억제하는 접근법은 간암 미세환경을 분자 표적할 수 있는 새로운 대안이 될 수 있을 것이다.
3. 결론
상술한 바와 같이 90%의 암 환자가 2차암 발생에 의해 사망하게 되는데 암의 초기 발생은 물론, 1차 치료 교차내성, 전이, 재발을 매개하는 중요한 생물학적 지표가 “암줄기능”이다. 암줄기능 유도 인자 동정 및 암 발생 과정에서 이들이 담당하는 신규 기능을 밝힘으로써 암줄기능 표적을 규명하고, 이들의 활성을 억제 또는 증가시킬 수 있는 분자치료제를 개발한다면 1차암의 성장은 물론 2차암의 재발을 선제적으로 동시에 제어하여 암 환자의 예후를 현저히 개선할 수 있을 것으로 기대한다.
4. 참고문헌
1. Yamashita, et al. (2013) Cancer stem cells in the development of liver cancer. Journal of Clinical Investigation 123, 1911-1918.
2. Lee, et al. (2013) Liver tumor-initiating cells as a therapeutic target for hepatocellular carcinoma. Cancer Letters 338, 101-109.
3. Sainz, B. Jr., Heeschen, C. (2013) Standing out from the crowd: cancer stem cells in hepatocellular carcinoma. Cancer Cell 23, 431-433.
4. Beck, B., Blanpain, C. (2013) Unravelling cancer stem cell potential. Nat Rev Cancer 13, 727-738.
5. Ji, J., Wang, X. W. (2012) Clinical implications of cancer stem cell biology in hepatocellular carcinoma. Semin Oncol 39, 461-472.
6. Won, et al. (2015) Signal transducer and activator of transcription 3-mediated CD133 up-regulation contributes to promotion of hepatocellular carcinoma. Hepatology 62, 1160-1173.
첨부파일